ПОЗНАВАТЕЛЬНОЕ Сила воли ведет к действию, а позитивные действия формируют позитивное отношение Как определить диапазон голоса - ваш вокал Игровые автоматы с быстрым выводом Как самому избавиться от обидчивости Противоречивые взгляды на качества, присущие мужчинам Вкуснейший "Салат из свеклы с чесноком" Натюрморт и его изобразительные возможности Применение, как принимать мумие? Мумие для волос, лица, при переломах, при кровотечении и т.д. Как научиться брать на себя ответственность Зачем нужны границы в отношениях с детьми? Световозвращающие элементы на детской одежде Как победить свой возраст? Восемь уникальных способов, которые помогут достичь долголетия Классификация ожирения по ИМТ (ВОЗ) Глава 3. Завет мужчины с женщиной Оси и плоскости тела человека - Тело человека состоит из определенных топографических частей и участков, в которых расположены органы, мышцы, сосуды, нервы и т.д.
| Проба с физической нагрузкой (велоэргометрия – ВЭМ)
Цели исследования у больных ИБС: • Диагностика ишемической болезни сердца (ИБС) с выявлением ишемических изменений ЭКГ и определением функционального класса стенокардии напряжения • Подбор антиангинальной терапии у пациентов с достоверно подтвержденным диагнозом ИБС ("парные" ВЭМ). • Определение толерантности к физической нагрузке для оценки эффективности реабилитационных мероприятий в постинфарктном периоде, экспертизе трудоспособности. • Оценка прогноза в раннем постинфарктном периоде ("ранние" ВЭМ). • Ранняя диагностика ИБС у асимптоматичных пациентов с факторами риска (курение, артериальная гипертензия, гиперхолестеринэмия и т.д.). Показания: • Наличие клинических признаков стенокардии, для объективного подтверждения функционального класса стенокардии. • Наличие "факторов риска" ИБС у асимптоматичных лиц без болевого синдрома или с атипичным болевым синдромом. • Наличие неспецифических изменений SТ-Т по ЭКГ у лиц без болевого синдрома, сохраняющихся после проведения пробы с гипервентиляцией, с калием, обзиданом или калий-обзидановой. • Подбор антиангинальной терапии у лиц с документированным диагнозом ИБС ("парные" ВЭМ). • Оценка прогноза в раннем постинфарктном периоде ("ранние" ВЭМ). • Контроль реабилитационных мероприятий в постинфарктном периоде по динамике толерантности к физической нагрузке на стационарном, санаторном и амбулаторном этапах реабилитации. • Оценка эффективности операций реваскуляризации миокарда (балонная ангиопластика, аорто-коронарное, мамаро-коронарное шунтирование).
Абсолютные противопоказания. • Острый инфаркт миокарда в первые 2 недели течения. • Впервые возникшая стенокардия с типичной ангинозной болью, сопровождающейся локальной ишемической депрессией SТ и / или локальными отрицательными Т глубиной ³ 1мм. не менее, чем в двух последовательных отведениях. • Нестабильная стенокардия, в том числе прогрессирующая и вариантная, с некупированным болевым синдромом. • Серьезные нарушения ритма и синусовая тахикардия свыше 100 ударов в минуту. • Выраженная недостаточность кровообращения (ПБ и III). • Острый перикардит. • Острый и подострый септический эндокардит. • Острый миокардит. • ТЭЛА, тромбы в полостях сердца, инфаркт легких, выраженная дыхательная недостаточность. • Выраженный аортальный стеноз. • Острые или тяжелые внесердечные заболевания (в том числе, сопровождающиеся повышением температуры тела). • Расслаивающая аневризма аорты. • Гипертоническая болезнь III стадии в течение б месяцев после перенесенного инсульта.
Относительные противопоказания. • Нарушения сердечного ритма (частые экстрасистолы, частые пароксизмы или постоянная форма мерцательной аритмии, частые пароксизмы предсердных тахиаритмий у лиц с органическими заболеваниями сердца). • Умеренная артериальная гипертензия (АДс >170 мм рт.ст., АДд >130 мм рт.ст.) и легочная гипертензия с повышением систолического давления в легочной артерии ³ 60мм.рт.ст. • Некардиальные заболевания средней степени тяжести. • Умеренно выраженные клапанные пороки и заболевания миокарда. • Постинфарктная аневризма левого желудочка с фибрилляцией желудочков и клинической смертью в анамнезе. • Кардиомегалия. • Острое нарушение мозгового кровообращения (ОНМК) более чем 6-ти месячной давности, синкопальные состояния не уточненной этиологии в анамнезе. • Эндокринные заболевания (диабет, тиреотоксикоз, и т.д.). • Гипертрофическая кардиомиопатия. • Психоневротические расстройства. • Лекарственная аллергия с отеком Квинке, ухудшение в течении бронхиальной астмы, выраженные электролитные нарушения с изменениями на исходной ЭКГ. • Нарушение проводимости (полная атриовентрикулярная блокада, блокада ножек пучка Гиса, синдром WРW). • Выраженная анемия. • Выраженное ожирение (Ш-IV степени). • Применение некоторых препаратов (наперстянка, В-блокаторы, кордарон, преднизолон, мочегонные). • Болезни суставов, нервной и нервно-мышечной систем, мешающие проведению пробы.
Виды велоэргометрии в зависимости от цели исследования. Проводят субмаксимальный (достигнутая ЧСС должна составлять от 75% до 90 % от максимального пульса) или максимальный диагностический тест для подтверждения или исключения ИБС. Общепринята формула определения максимального пульса: ЧСС mах = 220 - возраст больного. По данным американской коллегии кардиологии и американской ассоциации сердца (АСС/АНА) в формулу правомерно ввести поправку: ЧСС mах = 220 - возраст + 12 ударов. К многоцелевым тестам можно отнести "парные" и "ранние" велоэргометрии, когда в результате предыдущих обследований или перенесенного инфаркта миокарда коронарная патология не вызывает сомнений, и ее подтверждение не является приоритетной целью исследования.
Типы нагрузок. Обычно, при диагностике ИБС проба проводится в режиме ступенчатого возрастания нагрузки без перерывов на отдых (ступенчатая, непрерывно возрастающая) с длительностью каждой ступени 3 минуты.
Отведения ЭКГ Запись ЭКГ ведутся в обычных 12-ти отведениях (модифицированные отведения Mason-Likar) электроды с рук располагаются по возможности как можно ближе к плечам (или на область ключиц), а электроды с ног – ниже пупка на область подвздошных костей, или в поясничной области, или на спину в области угла лопаток. Грудные электроды (V1-6) располагаются стандартно (как при электрокардиографии). Для повышения чувствительности ВЭМ в выявлении ИБС используется 15 отведений с включением правых грудных - VЗR-V5R, либо прекардиальное картирование (ЭКГ-35).
Подготовка больного Рекомендации по медикаментозным препаратам 1. Вопрос об отмене лекарственных средств, влияющих на сердечнососудистую систему решается с лечащим врачом. Если их отмена не была произведена, то названия, дозы и кратность приема лекарственных средств должны быть указаны в заключении. 2. Нужно учитывать, что отмена антиангинальных средств значительно повышает чувствительность пробы. В то же время резкая отмена их (например β-блокаторов) может вызвать рикошетную тахикардию. Чтобы этого не произошло следует отменять данные препараты постепенно в течение нескольких дней. - Дигоксин и другие сердечные гликозиды отменяют за две недели, так как он затрудняет интерпретацию результатов пробы. - Антагонисты кальция, седативные препараты отменяют за 48 часов. - Нитраты пролонгированного действия за 12 часов. - Дозу клофелина необходимо снижать в течение недели с отменой за 24 часа до пробы. - Прием нитроглицерина короткого действия допускается за 2 часа до пробы. - Антикоагулянты и противодиабетические лекарственные средства не отменяются.
Рекомендации по режиму больного 1. Не рекомендуется есть, курить, пить кофе и алкоголь за 3 часа до пробы 2. В день исследования должны отсутствовать физические нагрузки 3. Проведение пробы рекомендуется в удобной для физических упражнений одежде и обуви 4. Рекомендуется сделать исходную ЭКГ в горизонтальном положении и сидя на велоэргометре. 5. ВЭМ проводится в первой половине дня в хорошо проветриваемом помещении. 6. Кабинет ВЭМ оснащается оборудованием и набором медикаментов для оказания неотложной помощи и реанимации: дефибриллятор; воздуховоды; мешок Амбу; шприцы; система для в/в введения медикаментов; нитроглицерин в таблетках; адреналин, новокаинамид, верапамил, атропин, лидокаин, аденозин, анальгин, физиологический раствор. 7. Аппаратура. Возможные варианты: а) многоканальный (3-х, 6-ти, 12-ти канальный) электрокардиограф с жидкокристаллическим дисплеем и малоинерционной, помехоустойчивой записью + велоэргометр б) диагностическая компьютеризированная стресс-тест-система с велоэргометром и тредмилом, либо только с велоэргометром.
Технология проведения пробы. Тип нагрузки: ступенчатая, непрерывно возрастающая. 1. Педалирование со скоростью 60 оборотов в минуту (как наиболее физиологичное). 2. Продолжительность каждой ступени 3 минуты. При проведении диагностического теста на наличие ИБС, "классической" является мощность 1 ступени 50w с повышением каждой следующей нагрузки на 50w. При клинической картине стенокардии напряжения III функционального класса мощность начальной ступени должна быть равна 25w, так как ожидается низкая толерантность к физической нагрузке. При проведении теста на толерантность к физической нагрузке у больных ИБС при подборе антиангинальной терапии методика остается той же - ступенчатой, непрерывно возрастающей с мощностью первой ступени 25 или 50 w и постепенным увеличением мощности каждые 3 мин. на 25 или 50 w, соответственно, до появления критериев остановки теста или исчерпания лимита времени. 3. Оптимальная общая продолжительность нагрузки - 9 минут, в исключительных случаях, при высокой физической работоспособности, она может быть увеличена до 12 минут. 4. Запись ЭКГ начинают за 30 секунд до окончания каждой ступени. Если запись "плавает" и ее трудно оценить, можно приостановить пробу на несколько секунд и попросить пациента задержать дыхание на выдохе для стабилизации изолинии ЭКГ. 5. Измерение АД желательно проводить ежеминутно и обязательно в конце каждой ступени нагрузки, не прекращая процесса педалирования. 6. Перед пробой больному детально описывают порядок проведения пробы и предлагают сообщать о всех изменениях состояния. 7. После пробы пациентам необходимо продолжить педалирование с малой мощностью в течение 1 минуты. Эта мера безопасности направлена на предупреждение коллапса.
Критерии прекращения нагрузочных проб. Клинические: • Приступ загрудинной боли (нарастание интенсивности боли в течение одной минуты подтверждает ее ангинозный характер). • Сильная одышка или удушье, которые считаются эквивалентом ангинозного приступа. • Падение систолического давления на 10-20 мм.рт.ст., несмотря на увеличение мощности следующей ступени нагрузки. • Повышение систолического артериального давления свыше 240 мм.рт.ст. при субмаксимальном тесте, при максимальном - до 250 мм рт.ст. При обоих тестах проба прекращается, если диастолическое давление достигает 130 мм рт.ст. • Симптомы со стороны ЦНС (нарушение координации движений, головокружение, бледность, тошнота). • Признаки недостаточной периферической перфузии (интенсивные боли в икроножных мышцах). • Появление резкой слабости и усталости пациента. • Отказ пациента от продолжения пробы. • Достижение субмаксимальной ЧСС без появления клинических и электрокардиографических критериев прекращения теста. Электрокардиографические: 1. Горизонтальная, косонисходящая или корытообразная (провисающая) депрессия сегмента SТ на 1мм и более от исходного уровня. 2. Подъeм сегмента SТ ≥ 1 мм над патологическим зубцом Q, QS и при отсутствии ангинозной боли большинство исследователей связывают с дискинезией стенки левого желудочка при постинфарктной аневризме или акинезией в зоне рубца после крупноочагового инфаркта. 3. Подъем сегмента SТ без зубца Q, в отличие от депрессии, довольно точно указывает локализацию и тяжелое поражение проксимальной части сосуда, чаще это ствол левой коронарной артерии или левая передняя нисходящая артерия. 4. Сочетание ишемических смещений сегмента SТ с типичной ангинозной болью или ее эквивалентом. 5. Серьезные аритмии (частые экстрасистолы - более чем 1 на 10 или 4 на 40 синусовых сокращений, спаренные, полифокусные, ранние; пароксизмальные тахикардии, трепетание и мерцание предсердий. 6. Возникновение во время пробы любых нарушений проводимости, а также усугубление степени атриовентрикулярной или внутрижелудочковой проводимости, существовавшей до начала теста. 7. Технические трудности в регистрации ЭКГ, связанные с влиянием дыхания на запись или поломкой аппаратуры.
Общие правила оценки ЭКГ
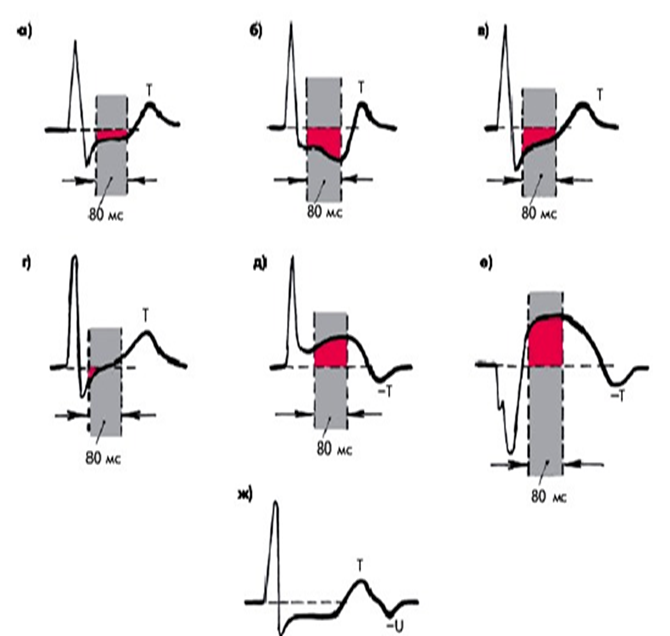
· При классическом способе оценки смещения сегмента ST его изменения оцениваются не менее чем по трем последовательным QRS, которые должны быть расположены на стабильной изолинии. · Уровень смещения ST оценивается относительно PQ-сегмента (от начала комплекса QRS), поскольку он при нагрузке снижается из-за ранней предсердной реполяризации, а UP-сегмент исчезает из-за учащения ЧСС. · Точкой для измерения смещения сегмента ST считается точка i (ishemia), расположенная на 60-80 мсек от точки J . Точка J («Junction») – это место окончания комплекса QRS, где зубец S или R (при отсутствии зубца S) переходит в сегмент ST (Рисунок 5). · При исходной депрессии сегмента ST патологической считается дополнительная к исходной депрессия точки i (ishemia) не менее чем на1 мм. · При исходном подъеме точки J на ЭКГ покоя (синдром ранней реполяризации желудочков) депрессия сегмента ST оценивается не от его исходного уровня, а от уровня сегмента PQ или PR (от места соединения сегмента PQ с зубцом Q или с зубцом R). · Подъем сегмента ST не оценивается в отведениях V1 и AVR. · При тахикардии менее 130 уд/мин уровень ST оценивается в точке, расположенной на расстоянии 80 мсек от точки J, а при ЧСС более 130 уд/минуту – на расстоянии 60 мсек. Подъем сегмента ST обычно оценивается на расстоянии не 80, а 60 мсек от точки J . · Несмотря на достоинства компьютерного анализа, считается необходимым проводить визуальный анализ ЭКГ-изменений из-за значительного количества получаемых при компьютерном анализе ложно-положительных результатов оценки смещения ST-сегмента, связанных с плаванием изолинии.
Изменения сегмента ST Рекомендованы многочисленные способы оценки ST-ишемии, но самыми достоверными остаются стандартные его измерения. ЭКГ-индуцированная миокардиальная ишемия может проявляться одним из 3-х возможных изменений сегмента ST: депрессией, подъемом и его нормализацией.
ST-депрессия. Депрессия ST – основной признак индуцированной нагрузкой ишемии. Она является результатом субэндокардиальной ишемии и зависит от положения сердца в грудной клетке.
Стандартным критерием патологического ответа ST (предиктором ИБС) является горизонтальная или косонисходящая депрессия ST глубиной 0,10 mV (1 мм) или более, длящаяся в течение 80 миллисекунд от окончания комплекса QRS (Рисунки 5 и 7). Тем не менее, как показано на рисунке 5, существуют и другие критерии патологической реакции ST. Косонисходящая депрессия является более значимым признаком ИБС, чем горизонтальная и обе они имеют большую предсказательную ценность, чем косовосходящая депрессия.
О медленной косовосходящей депрессии ST говорят в случае, когда при косовосходящем типе сегмента ST точка i расположена ниже изолинии на1 мми более. В зарубежных руководствах критерием медленной косовосходящей депрессии считается депрессия точки i не менее чем1,5 мм, иначе она расценивается как быстровосходящая. Быстровосходящая депрессия считается вариантом нормального ответа сегмента ST на нагрузку. Считается, что медленная косовосходящая депрессия сегмента ST обладает достаточной диагностической значимостью у пациентов с исходно высокой предтестовой вероятностью ИБС, в то время как у асимптомных пациентов и лиц с низкой предтестовой вероятностью ИБС ее значение менее ясно. Включение быстровосходящей депрессии ST в патологические ответы повышает чувствительность теста, но уменьшает его специфичность.
При наличии исходно измененной ЭКГ, индуцированная нагрузкой депрессия является менее специфичной для ишемии. Другие показатели, связанные с вероятностью и тяжестью ИБС, включают глубину депрессии, время ее появления, длительность и число отведений с депрессией сегмента ST.
Тяжесть ИБС связана со временем появления ишемических сдвигов. Появление ишемических изменений на малых мощностях нагрузки и в связи с этим – низкие цифры ДП, являются признаком плохого прогноза и вероятного многососудистого поражения. Стойкая ST-депрессия на отдыхе также предполагает тяжелую форму ИБС.
Ключевой момент: основным признаком ишемии является горизонтальная и косонисходящая депрессия сегмента ST (вектор ST не должен быть направлен вправо вверх). Вероятность и тяжесть ИБС непосредственно связана с глубиной ST- депрессии (чем больше депрессия, тем более серьезная и тяжелая форма ИБС). Подъем сегмента ST. Наиболее частой причиной подъема ST на ЭКГ покоя у здоровых лиц является синдром ранней реполяризации желудочков (СРРЖ).
Подъем сегмента ST необходимо дифференцировать в зависимости от того, регистрируется ли он на фоне Q-зубца после инфаркта миокарда, или же он появляется при отсутствии зубца Q. Механизмы его подъема в этих случаях – различны. Более часто подъем ST при наличии зубца Q наблюдается в передних грудных отведениях (V1 и V2).
Подъем сегмента ST в отведениях с Q на фоне перенесенного инфаркта миокарда. Предшествующий инфаркт миокарда является наиболее частой причиной подъема ST во время проведения теста с нагрузкой и прямо связан с существованием зон дискинезии или аневризмы левого желудочка. Индуцированный нагрузкой подъем сегмента ST наблюдается приблизительно у 50% пациентов с передним инфарктом миокарда при тестировании в первые 2 недели от развития инфаркта миокарда и у 15% – с нижним, а к 6 неделе частота подъема сегмента ST у этих пациентов снижается. Лица с зарегистрированным подъемом ST в таких случаях имеют более низкую фракцию выброса, чем пациенты с зубцом Q, но без индуцированной нагрузкой ST-элевацией. В большинстве случаев индуцированная нагрузкой элевация сегмента ST в отведениях с патологическим зубцом Q не является признаком более выраженной ИБС и редко отражает миокардиальную ишемию.
Считается, что подъем сегмента ST в отведениях с Q в случае ишемии носит преимущественно Т-доминантный характер, тогда как ST-доминантный характер – при отсутствии ишемии, являясь следствием дискинезии.
Исходное поражение миокарда (глубина Q) в большей степени влияет на степень подъема ST, чем отражает выраженность миокардиальной дисфункции.
Эти изменения могут быть результатом реципрокной депрессии ST, которая отражает ишемию в противоположных отведениях и может свидетельствовать о появлении новых зон ишемии. Одновременное снижение и подъем ST в противоположных отведениях во время теста предполагает наличие многососудистого поражения коронарных сосудов, а у пациентов с перенесенным 6-8 недель назад Q-инфарктом миокарда, обусловленным однососудистым поражением (подтвержденном при коронарографии) – о вероятном остаточном стенозе инфаркт-связанной артерии.
Подъем сегмента ST при отсутствии зубца Q. У пациентов без перенесенного инфаркта миокарда в анамнезе (отсутствие зубца Q на ЭКГ покоя) подъем сегмента ST (кроме отведений V1 и AVR) при нагрузке свидетельствует о тяжелой преходящей ишемии вследствие значимого проксимального стеноза или спазма коронарной артерии. Этот феномен встречается редко – 1 на 1000 тестов, а у пациентов с обструктивной ИБС – в 1% случаев. Он локализует место ишемии: например, подъем сегмента ST в отведениях V2–V4 свидетельствует о поражении передней межжелудочковой артерии; в боковых отведениях – о поражении огибающей артерии или диагональных ветвей; в отведениях II, III, AVF – о поражении правой коронарной артерии.
Ключевой момент: тяжелая трансмуральная ишемия является причиной подъема сегмента ST при нагрузке у лиц без предшествующего инфаркта миокарда (или без зубца Q на ЭКГ покоя). Подъем сегмента ST в этом случае локализует зону ишемии в отличие от депрессии ST, которая является следствием общей субэндокардиальной ишемии и не конкретизирует место поражения коронарной артерии.
У пациентов с вариантной (спастической) стенокардией подъем сегмента ST регистрируется одновременно с появлением стенокардии, часто это происходит в покое. При нагрузке подъем сегмента ST у таких пациентов отмечается только в 30% случаев. У многих пациентов с подъемом сегмента ST в противоположных отведениях регистрируется реципрокная депрессия ST. Подъем сегмента ST при нагрузке является аритмогенным – при нем чаще регистрируются желудочковые аритмии.
Оценка результатов. Оценка интенсивности болевого синдрома. А. Типичная загрудинная боль: С иррадиацией или без Продолжительность 2.1. Нарастала в течение 1 минуты после возникновения, отмечается знаком (+). 2.2. Прекратилась самостоятельно после прекращения ВЭМ, отмечается знаком (++). 2.3. Боль прошла только после приема нитроглицерина, отмечается знаком (+++). 2.4. Боль купирована с помощью нитроглицерина и введения анальгетиков, отмечается знаком (++++). Б. Атипичный болевой синдром. В случае атипичного болевого приступа тест повторяют на следующий день, начиная не с первой, а со второй ступени нагрузки. Если атипичная боль связана с ангинозным приступом, она повторится на той же мощности, что и при предыдущем исследовании. Оценка функционального класса больных ИБС. 1. Формула расчета хронотропного резерва (ХР): ХР = ЧСС последней ступени - ЧСС исходная. Нормальный ХР составляет 75-90 ударов в минуту, при ИБС снижается до 60-65 ударов в минуту. 2. Формула расчета инотропного резерва (ИР) = АД s последней ступени - АД s исходное. В норме ИР составляет 70-75 мм. рт.ст. при ИБС снижается до 50-60 мм.рт.ст., резко снижен при постинфарктных аневризмах левого желудочка, до 20-30 мм.рт.ст. 3. Формула расчета двойного произведения (ДП), или индекса Робинсона: (АД 5 последней ступени х ЧСС последней ступени): 100. Результат отражается в условных единицах. У здоровых мужчин этот индекс равен 290-310 единиц, у больных ИБС снижается до 150 -278 единиц. Функциональные классы у больных ИБС по данным ВЭМ (Д.М. Аронов)
Оценка толерантности к физической нагрузке. Велоэргометрия является наиболее простым и широко доступным способом определения физической работоспособности.
Оценка гемодинамической реакции на нагрузку 1. Нормотоничеекий тип: прирост АД систолического на 70 - 75 мм.рт.ст., сниженное или остающееся на исходном уровне АД диастолическое, прирост ЧСС на 85-90 ударов. 2. Гипертонический тип: прирост АД систолического более чем на 70 мм.рт.ст., нередко систолическое давление превышает 220 мм.рт.ст., особенно при выполнении нагрузок низкой и средней мощности. Повышение диастолического давления выше исходного уровня на 10-20мм рт.ст. или в абсолютных цифрах больше 95мм.рт.ст., повышение ЧСС обычное. 3. Гипотонический тип: прирост АД систолического менее чем на 60 мм.рт.ст., возрастание, снижение или стабильное АД диастолическое; прирост пульсового АД меньше 15% от исходного пульсового АД; прирост ЧСС выше адекватного. 4. Дистонический тип: ведущий признак - большое пульсовое давление. Прирост АД систолического, характерный для гипертонического типа, с достижением цифр 220-230мм.рт.ст. и значительное снижение диастолического давления, ниже 40 мм.рт.ст., иногда до нулевого значения - «феномен бесконечного тона». 5. В случаях, когда изменения А/Д во время пробы нельзя считать адекватными, но вместе с тем цифры АД не укладываются в какой-либо конкретный тип, следует отказаться от попытки его классифицировать и указать в заключении:"Тип реакции АД на нагрузку определить не удается".
Оценка адаптационных возможностей Оценивается по периоду отдыха. В норме восстановление ЧСС, АД и ЭКГ после физической нагрузки происходит к 5-7 минуте отдыха. При снижении адаптационных механизмов восстановительный период затягивается.
Варианты заключений по протоколу ВЭМ у больных ИБС I. Тест положительный: - ангинозный приступ или его эквивалент; - ишемическая кодируемая, т.е. достоверная, характерная для ИБС, депрессия сегмента SТ без ангинозной боли; - ангинозный приступ + кодируемая депрессия сегмента SТ; - у женщин тест считается положительным при сочетании ангинозной боли и депрессии сегмента SТ в двух- трех отведениях ЭКГ на 1,5 - 2мм на фоне низкой или средней толерантности к физической нагрузке; жесткие критерии оценки теста у женщин повышают его специфичность и уменьшают количество ложно-положительных тестов; учитывается депрессия SТ, возникшая на высоте нагрузки и сохранявшаяся в первые минуты восстановительного периода. II. Тест отрицательный: достижение намеченной (субмаксимальной, максимальной) ЧСС. без ангинозной боли и ЭКГ - признаков транзиторной ишемии миокарда. Ш. Тест неполный или неинформативный: пациент не смог достичь субмаксимальной ЧСС, так как тест был прекращен по причинам, не связанным с ангинозной болью или смещением сегмента SТ. IV. Тест сомнительный: Сомнительные тесты по Д.М. Аронову и В.П. Лупанову: -прекращение нагрузки вследствие ангинозной или атипичной боли в груди без ишемических смещений сегмента SТ при выполнении диагностического теста на ИБС, не подтвержденную ранее на коронарографии; - пробы, прекращенные вследствие появления нарушений ритма и проводимости; - пробы, прекращенные вследствие снижения систолического АД при нарастании мощности нагрузки при условии отсутствия рубцовых изменений на ЭКГ; - пробы с депрессией SТ-сегмента не более 0,5 мм., т.е. некодируемой депрессией. В случае, если врач использует такую формулировку, он должен указать дальнейшую тактику обследования больного: повторить субмаксимальную пробу, начав с другой мощности первой ступени; провести максимальный тест; провести ЧПЭС (ишемический тест); провести эхостресс-тест.
К критериям высокого риска коронарных осложнений при проведении ВЭМ-теста относят: а) депрессию сегмента ST на 2 мм и более; б) раннее появление (на I ступени нагрузки) депрессии сегмента ST на 1 мм и более; в) депрессию сегмента ST в нескольких отведениях; г) сниженную толерантность к физической нагрузке; д) подъем сегмента ST в отведениях, где нет патологического зубца Q; е) длительное сохранение депрессии или подъема сегмента ST после прекращения нагрузки (более 8 мин); ж) низкую максимальную частоту сердечных сокращений (ЧСС) во время нагрузки не более 120 в 1 минуту; з) появление угрожающих жизни желудочковых аритмий; и) снижение АД или отсутствие его прироста во время нагрузки.
|