ПОЗНАВАТЕЛЬНОЕ Сила воли ведет к действию, а позитивные действия формируют позитивное отношение Как определить диапазон голоса - ваш вокал Игровые автоматы с быстрым выводом Как самому избавиться от обидчивости Противоречивые взгляды на качества, присущие мужчинам Вкуснейший "Салат из свеклы с чесноком" Натюрморт и его изобразительные возможности Применение, как принимать мумие? Мумие для волос, лица, при переломах, при кровотечении и т.д. Как научиться брать на себя ответственность Зачем нужны границы в отношениях с детьми? Световозвращающие элементы на детской одежде Как победить свой возраст? Восемь уникальных способов, которые помогут достичь долголетия Классификация ожирения по ИМТ (ВОЗ) Глава 3. Завет мужчины с женщиной Оси и плоскости тела человека - Тело человека состоит из определенных топографических частей и участков, в которых расположены органы, мышцы, сосуды, нервы и т.д.
| Забій і розтягнення плечового суглоба
Плечовий суглоб, внаслідок рухомості, особливого положення і різноманітних функцій, частіше від інших суглобів піддається травмі. Як правило, це забій, розтягнення і вивихи. Забій плечового суглоба супроводжується болем, порушенням функції, а нерідко крововиливом у суглоб (гемартроз). Розтягнення зв'язок і сумки плечового суглоба зустрічається рідко. Лікування.Використовують різні фізіотерапевтичні засоби. Під впливом теплових процедур, масажу й активних рухів больові відчуття та обмеження функції кінцівки швидко ліквідуються.
Вивихи
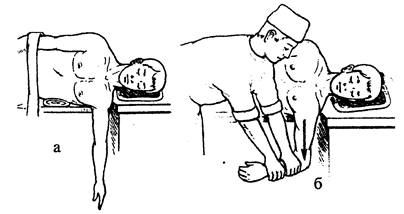
Вивих плеча (luxation humeri) зустрічається часто і складає до 60 % всіх вивихів. Це можна пояснити його анатомо-фізіологічними особливостями. Цей суглоб належить до кулеподібних, в яких є невідповідність між розмірами голівки плечової кістки і суглобової поверхні, та які рухаються у всі сторони. При цьому сумка плечового суглоба закріплена слабо. Площа поверхні голівки, що стикається з суглобовою западиною, незначна. Залежно від положення голівки плечової кістки вивихи бувають: передні (підключичний, піддзьобоподібний), нижні і задні. Найчастіше зустрічаються передні (75 %) і нижні (23 %) вивихи, при останніх голівка зміщається в пахвову впадину. Вивих назад зустрічається рідко. Вивих плечового суглоба відбувається, як правило, при падінні на витягнуту руку. Клініка.При найбільш поширеній формі - передньому (піддзьобоподібному) вивиху, виникає деформація плечового суглоба, різка болючість і порушення функції кінцівки. Вивихнута рука знаходиться у відведеному положенні. Пошкоджене плече опущене. Голова хворого нахилена в бік вивиху, або ж хворий тримає руку зігнутою в лікті; передпліччя підтримує здоровою рукою. Внаслідок відсутності голівки на звичайному місці наявне вдавлення м'яких тканин у ділянці дельтоподібного м'яза нижче виступаючого акроміального відростка. Відчувається пружний опір м'язів. Під дзьобоподібним відростком пальпується вивихнута голівка. При підключичному вивиху ознаки ті ж, тільки голівка пальпується під ключицею. При нижньому вивиху плеча голівка знаходиться в пахвовій ямці, поряд із цим, відмічається подовження кінцівки, тоді як при піддзьобоподібному і підключичному вивихах спостерігається її вкорочення. Слід відзначити, що ненормальна пасивна рухливість суглоба свідчить про перелом шийки плеча. Утруднення рухів і навіть неможливість їх скоріше притаманне вивиху. Для встановлення діагнозу використовують рентгенографію суглоба в двох проекціях. Лікування.Вправлення вивиху плеча проводять під місцевим або загальним знеболюванням. При передньому вивиху кращим методом вправлення є спосіб за Кохером або Джанелідзе. Вправлення вивиху плеча за Кохером(рис. 3.8.8): після попереднього знеболювання хворого кладуть на стіл або садять на стілець. Вправлення складається із чотирьох етапів (а, б, в, г).
Рис. 3.8.8. Етапи вправлення вивиху плеча за Кохером (а,б,в,г).
Перший етап. Хворий лежить або сидить на стільці. Хірург стає збоку від нього і береться однією рукою за лікоть, зігнутої під прямим кутом руки, а другою рукою - за променевозап'ястний суглоб. У цей час помічник фіксує плечовий пояс потерпілого. Потім хірург натискає на передпліччя, відтягуючи його донизу, і притискає лікоть до тулуба. Цим він низводить голівку плечової кістки з місця і ставить її біля краю суглобової западини. Другий етап. Притискаючи лікоть якнайближче до тулуба, відводять зігнуте в лікті передпліччя назовні. Завдяки цьому голівка плеча обертається назовні, ніби викочуючись через медіальний край суглобової западини, і опиняється навпроти суглобової западини. Досить часто в цей момент голівка з клацанням стає на своє місце, якщо ж цього не сталося, то переходять до третього моменту. Третій етап. Не послаблюючи витягнення, приведення і ротацію плеча назовні, припіднімають руку і виводять лікоть попереду грудної клітки. Завдяки цьому голівка опиняється навпроти місця розриву сумки, яким вона пройшла при вивиху. Четвертий етап. Передпліччя повертають досередини і кладуть на грудну клітку, а кисть закидають на здорове плече, при цьому голівка стає на своє місце.
Рис. 3.8.9. Етапи вправлення вивиху плеча за Джанелідзе: а, б.
Вправлення за Джанелідзе (рис. 3.8.9). Після місцевої анестезії хворого кладуть на стіл так, щоб пошкоджена рука звисала, голову кладуть на окремий столик або її тримає помічник (а). Через 15-20 хв після розслаблення м'язів хірург згинає руку хворого в ліктьовому суглобі під прямим кутом і натискає обома руками на передпліччя вниз, додатково проводячи легкі кругові рухи плечем (б). Вправлення супроводжується легким клацанням і відновленням активних і пасивних рухів. Якщо вправлення не відбулося, всі етапи повторяють.
Рис. 3.8.10. Методика вправлення вивиху плеча за Гіппократом-Купером
Вправлення вивиху плеча за Гіппократом-Купером (рис. 3.8.10). Після знеболювання хворого кладуть на кушетку, медпрацівник знімає взуття з однієї ноги, одягає чисту шкарпетку і стає збоку, обличчям до хворого. Потім натискає п'яткою на пахву, відповідно до "вивихнутої голівки плечової кістки і одночасно, обхопивши руку хворого за кисть, тягне на себе. За допомогою цих дій голівка зміщується назовні, доверху і стає на своє місце. Всі маніпуляції з вправлення вивиху плеча повинні бути енергійними, але не грубими, щоб не спричинити перелом шийки плеча. Після вправлення вивиху на кінцівку накладають фіксувальну пов'язку Дезо і виконують контрольний рентгенівський знімок для підтвердження вправлення. З 4-го дня можна виконувати рухи в суглобі, масаж і лікувальну фізкультуру. Працездатність відновлюється через 30-40 днів після вправлення. Вправлення застарілих вивихів можливе в строки до 4 тижнів. При невправимих вивихах здійснюють відкриту репозицію за допомогою операції. Вивихи передпліч(luxatio cubiti) зустрічаються, як правило, у молодих людей і займають друге місце після вивиху плеча. Вивихи можуть бути повними (дотик суглобових поверхонь не зберігається) або неповними, при яких дотик суглобових поверхонь зберігається. Розрізняють задні (зустрічаються частіше всього), передні і бокові вивихи. Порівняно рідко спостерігаються ізольовані вивихи окремих кісток передпліччя. Вивихи передпліччя можуть поєднуватися з переломами кісток передпліччя, пошкодженнями нервів і судин. Механізм вивиху - падіння на долоню витягнутої вперед руки. Найчастіше відбуваються вивихи обох кісток передпліччя назад і вперед. Клініка.Пошкоджена рука злегка зігнута в ліктьовому суглобі, здоровою рукою потерпілий підтримує пошкоджену руку за кисть. Активні рухи неможливі, пасивні - різко обмежені через болючість і пружинячий опір. Конфігурація суглоба змінена. Ззаду різко виступає ліктьовий відросток, від якого іде сухожилля триголового м'яза, утворюючи ввігнуту дугу. Спереду в ліктьовому згині пальпується кінець плечової кістки. Передпліччя вкорочене на 2-3 см, плече, навпаки, здається видовженим. Діагноз уточнюється за допомогою рентгенографії. Лікування.Вправляння вивиху передпліччя здійснюють під місцевим або загальним знеболюванням. Його можна проводити за допомогою витягнення в положенні максимального розгинання кінцівки в ліктьовому суглобі з наступним згинанням і потягуванням за передпліччя, внаслідок чого суглобовий відросток плеча сповзає і стає на місце. Після вправляння вивиху іммобілізацію кінцівки здійснюють косинкою або гіпсовою лонгеткою на 10-12 днів, після чого дозволяють обережні активні рухи, починають лікувальну фізкультуру, масаж, теплові процедури. Вивих кистівиникає при падінні на розігнуту або зігнуту руку. Ці вивихи бувають у вигляді тильних вивихів (дорсальних - внаслідок гіперекстензіі) або долонних (волярних - внаслідок гіперфлексії). Клініка. У потерпілих виникає різкий біль, обмеження рухів у променево-зап'ясному суглобі, його деформація. При пальпації визначаються кісткові випинання. Для встановлення діагнозу проводять рентгенологічне дослідження. Лікування. При всіх вивихах кисті пошкоджену кінцівку іммобілізують за допомогою шини Крамера (фанери, дощечки і т. ін.) або косинки і направляють хворого в травмпункт або стаціонар. У стаціонарі після знеболювання вивих вправляють шляхом сильного витягнення кисті по довжині і легкого натискання на виступаючі кістки. Після вправлення вивиху на кисть накладають тильну гіпсову шину від ліктя до голівок п'ясних кісток, з установкою кисті в нормальному фізіологічному положенні. Термін іммобілізації-3-4 тижні. Вивих пальців кисті: найчастіше зустрічається вивих І пальця кисті. У більшості випадків він вивихується в п'ясно-фаланговому суглобі в тильну сторону, рідше в долонну. Вивих великого пальця руки відбувається через надмірне згинання або розгинання його і розриву суглобової капсули. Основна фаланга зміщується в напрямку до тильного боку п'ясної кістки. Великий палець набуває форми гачка. Активні і пасивні рухи відсутні. Розпізнавання вивиху великого пальця не складає труднощів. Лікування.Для вправлення вивиху хворого кладуть на перев'язувальний стіл, помічник захоплює обома руками зап'ястя, хірург фіксує основну фалангу, розгинає суглоб і одночасно зміщує основу І фаланги відносно п'ясної кістки. Зміщення основи І фаланги з головки п'ясної кістки приводить до вправлення вивиху. Після контрольної рентгенограми палець у положенні легкого згинання і відведення фіксують на 12-14 днів гіпсовою пов'язкою. Вивих стегназустрічається у 3-7 % випадків від загального числа вивихів. Найбільш часто виникає при падінні з висоти, автомобільних і залізнодорожних катастрофах і т. ін. Голівка стегна, залежно від механізму травми, стану зв'язкового апарату, зміщується назад або наперед. Задній вивих може бути здухвинним або сідничним, передній - затульним або лобковим. Клініка.Вивих стегна супроводжується сильним болем. Активні і пасивні рухи в суглобі неможливі. Під час спроби пасивних рухів стегно пружинить. Пошкоджена кінцівка коротша від здорової на 2-7 см, залежно від характеру вивиху. При здухвинному вивиху нога випрямлена, приведена і повернута досередини. Коліно пошкодженої ноги торкається стегна здорової, а І палець лежить на тильній поверхні здорової ступні. Голівка пальпується у здухвинній ямці. При сідничному вивиху голівка визначається під ягодицею. Нога зігнута, приведена і повернута досередини. При затульному вивиху нога зігнута і повернута назовні, стегно відведене, голівка пальпується в ділянці затульного отвору. Для лобкового вивиху характерна наступна картина: нога випрямлена, повернута назовні і трішки відведена, відмічається незначне вкорочення кінцівки (до 2 см), голівка пальпується під паховою зв'язкою. Діагноз уточнюється за допомогою рентгенограми. Лікування.Вправлення вивиху стегна здійснюють під наркозом із м'язовими релаксантами короткої дії. Вправлення можна провести і під місцевою анестезією (20 мл 2 % розчину новокаїну).
Рис. 3.10.11. Етапи вправлення вивиху стегна за Колленом-Джанелідзе:(а,б).
Спосіб Коллена-Джанелідзе. Хворого вкладають на стіл так, щоб пошкоджена кінцівка звисала (рис. 3.8.11). Через 20 хв після розслаблення м'язів помічник фіксує таз руками, хірург стає позаду, згинає ногу в колінному суглобі, трішки відводить і ротує її назовні. Потім своїм коліном надавлює на підколінну ямку вивихнутої ноги - це призводить до вправлення голівки з характерним клацанням. Спосіб Кохера. Хворого вкладають спиною на підлогу, помічник тримає таз. При задніх вивихах хірург захоплює обома руками стегно і гомілку, згинає ногу в тазостегновому і колінному суглобах під прямим кутом і тягне догори. Якщо вправлення не настало, стегно відводять і повертають досередини. Вправлення визначається за характерним клацанням і відтворенням пасивних рухів. При передніх вивихах також виконують вертикальну тракцію стегна, але потім ногу приводять і повертають досередини. Після вправлення обов'язково здійснюють рентгенологічний контроль. Іммобілізація кінцівки досягається за допомогою гіпсової лонгети або липкопластирного витягнення. Через 5-6 днів хворий може виконувати активні рухи. Через 30 днів йому дозволяють вставати і ходити з милицями. Працездатність відновлюється через 3 місяці. Вивих надколінказустрічається рідко, виникає в результаті прямої травми. Вивих може бути повним і неповним. За характером зміщення надколінка виділяють бокові вивихи, при яких надколінок зміщується назовні або досередини, торсійні, при яких надколінок повертається навколо своєї осі на 10° або більше. Бокові вивихи зустрічаються частіше, при них відбувається розрив суглобової капсули. Клініка.Після травми виникає біль у ділянці колінного суглоба, обмеження активних і пасивних рухів. Нога зігнута в колінному суглобі, гомілка повернута назовні. Суглоб розширений у поперечному діаметрі при бічних вивихах, у передньо-задньому - при торсійних. При пальпації край надколінника визначається, якщо вивих торсійний з поворотом на 90°. Діагноз уточнюють за даними рентгенівського знімка. Вивихи надколінка можуть супроводжуватися значним гемартрозом. Лікування.Вправлення вивиху відбувається під наркозом або місцевою анестезією. Хірург згинає ногу хворого в тазостегновому суглобі, максимально розгинає в колінному і, надавлюючи на надколінок, вправляє його. При значному гемартрозі показана попередня пункція суглоба і видалення крові. Після вправлення надколінка призначають ліжковий режим, фіксацію колінного суглоба здійснюють гіпсовою лонгетою або тутором на тиждень. Упродовж декількох днів хворий ходить з милицями. Пов'язку знімають через 3 тижні, призначають фізіотерапію, масаж і лікувальну гімнастику. При невправних вивихах (з поворотом надколінка навколо осі) показано хірургічне лікування. Вивих гомілкизустрічається порівняно рідко (1,5 %) завдяки міцності зв'язкового апарату колінного суглоба. Вивих гомілки завжди супроводжується розривом бічних і хрестоподібних зв'язок. Великогомілкова кістка може бути вивихнута наперед, назад, вбік (назовні або досередини). Бічні зміщення кістки супроводжуються найбільш важкими пошкодженнями зв'язкового апарату. Вивихи великогомілкової кістки призводять до значного крововиливу в порожнину суглоба. При задніх вивихах можуть стискатися або розриватися судини і нерви, розташовані в підколінній ділянці, з порушенням кровобігу в гомілці і ступні. Клініка.Активні і пасивні рухи неможливі, кінцівка випрямлена, зміщена досередини або назовні. Колінний суглоб деформований. При передніх вивихах великогомілкова кістка різко виступає допереду, при задніх - дозаду. При пошкодженні судинно-нервового пучка пульс на тильній поверхні ступні не визначається, шкіра бліда і синюшна, виявляються розлади чутливості, паралічі. Діагноз уточняють за даними рентгенограми. Лікування.Беручи до уваги небезпеку порушення кровообігу, вправлення проводять якнайраніше. Необхідна анестезія: місцева, спинномозкова або наркоз. Хворого кладуть на спину, один помічник проводить витягнення за гомілку, другий, - утримуючи стегно, за нижню третину, здійснює противагу. Хірург, натискуючи однією рукою на дистальний відділ стегна, другою виконує вправлення великогомілкової кістки, розрахувавши її зміщення. Після вправлення проводять пункцію суглоба для видалення надлишків крові й накладають глибоку гіпсову лонгету на 2-2,5 місяців. Навантажувати ногу дозволяють тільки через 5 тижнів. Працездатність відновлюється не раніше ніж через 3-3,5 місяці. При бічних вивихах із розривом зв'язок показано оперативне втручання для відновлення зв'язкового апарату з фіксацією у гіпсовій пов'язці. Вивихи ступнівідрізняються великою різноманітністю. Відносно надступакової кістки вивихи можуть бути під- і надступаковими (зустрічаються рідко, частіше поєднуються з переломами щиколотки) і ступаковими. В останньому випадку ступакова кістка залишається зв'язаною з кістками гомілки, кістки ступні зміщуються вперед, назад, вбік або досередини. Клініка.У потерпілих швидко виникає гематома і набряклість ступні. Діагноз встановлюють легко, так як наявна характерна деформація і порушення функції ступні. Можливі ізольовані вивихи ступакової, п'яткової кістки, вивихи в передплеснових (суглобі Шопара) або плеснових суглобах (суглобі Лісфранка), а також вивихи І пальця ступні. Для уточнення характеру пошкодження ступні виконують рентгенівський знімок Лікування.Вправлення вивиху проводять після знеболювання. Асистенти утримують і відтягують гомілку та ступню. Хірург здійснює вправлення вивиху у відповідному напрямку. Після вправлення вивиху на ступню і гомілку накладають циркулярну гіпсову пов'язку на 3-4 тижні.
Переломи кісток
Перелом плечової кісткивиникає при прямій травмі або падінні на витягнуту руку. Розрізняють переломи верхнього відділу, діафіза і нижнього відділу плечової кістки (рис. 3.8.12).
Рис.3.8.12. Схема переломів плечової кістки: 1 – перелом анатомічноі шийки; 2 – черезгорбковий перелом; 3 – перелом хірургічної шийки; 4-діафізарний перелом; 5 -надвиростковий перелом.
Клініка.Клінічні ознаки залежать від характеру перелому і зміщення відламків. При переломах верхнього відділу плечової кістки можливі переломи голівки, анатомічної шийки, великого або малого горба, хірургічної шийки плечової кістки. Найбільш часто зустрічається перелом хірургічної шийки. Він може бути: у вигляді увігнаного перелому без зміщення відламків; аддукційного, який характеризується відведенням центрального відламка і його ротацією назовні, а периферичний відламок теж зміщений назовні і доверху; абдукційного перелому, при якому центральний відламок приведений і ротований назовні, а периферичний - зміщений до переду і піднятий доверху (рис. 3.8.13).
Рис. 3.8.13. Перелом хірургічної шийки плеча: а - увігнаний; б - аддукційний; в - абдукційний.
Переломи шийки плечової кістки можуть бути зі зміщенням або без такого. Зміщення відламків при переломах плечової кістки виникає внаслідок відтягнення м'язами плечового пояса центрального або периферичного відламка. При увігнаних переломах верхньої третини плечової кістки потерпілі скаржаться на біль у ділянці плечового суглоба. Активні і пасивні рухи обмежені. У ділянці суглоба виникає гематома, набряк і деформація. При переломах із зміщенням всі симптоми виражені краще. Ділянка плечового суглоба деформована, відмічається вкорочення кінцівки. Пасивні рухи супроводжуються кістковою крепітацією. При пальпації через пахвову ділянку вдається пропальпувати центральний кінець периферичного відламка. Тиск відламка на судинно-нервовий пучок може викликати парези, парестезії, порушення венозного відтоку у вигляді набряку і ціанозу шкіри дистальних відділів кінцівки, порушення чутливості. При діафізарних переломах виникає біль, гематома, набряк, деформація плеча в середній третині. При пасивних рухах визначається патологічна рухливість, кісткова крепітація, різка болючість. При переломах із зміщенням кінцівка вкорочена. Часто спостерігається пошкодження променевого нерва, а також стиснення або розрив плечової артерії та вени з порушенням живлення дистального відділу кінцівки. При переломах нижнього кінця плечової кістки у потерпілих виникає набряклість ліктьового суглоба і деформація нижньої третини плеча. Вони можуть бути позасуглобовими (надвиростковими) і внутрішньосуглобовими (виростковими) (рис. 3.8.14).
а б
Рис. 3.8.14. Переломи нижнього кінця плечової кістки: а - надвиростковий; б - виростковий.
Лікування.Перша допомога полягає в іммобілізації пошкодженої кінцівки косинкою або сітчастою шиною Крамера. Шину моделюють на непошкодженій верхній кінцівці, її обкладають ватою і фіксують бинтами. Шина повинна захоплювати всю кінцівку від пальців до плечового суглоба. У стаціонарі вибір методу лікування перелому плечової кістки залежить від характеру перелому. При увігнаних переломах верхнього відділу плечової кістки іммобілізацію кінцівки здійснюють гіпсовою пов'язкою до зрощення відламків. Місце перелому знеболюють (вводять 20 мл 2 % розчину новокаїну). Лікоть повинен бути зігнутий під кутом 60-70°. З 2-го дня починають лікувальну фізкультуру, поступово збільшуючи об'єм рухів, призначають масаж і фізіотерапевтичні процедури. Працездатність відновлюється через 5-8 тижнів. При абдукційних переломах застосовують аналогічний метод лікування. Рухи в пальцях і променевозап'ястному суглобі виконують з 2-го дня, а в плечовому суглобі - з 8-го дня. При абдукційних переломах із зміщенням репозицію відламків здійснюють під місцевою анестезією. Фіксацію перелому проводять за допомогою відвідної шини і скелетного або липкопластирного витягнення. Активні рухи починають з перших днів у дистальних, а потім і в центральних суглобах. Тривалість витягнення - до 5 тижнів. Положення відламків періодично контролюють рентгенологічно. Працездатність відновлюється через 8 тижнів. При діафізарних переломах і переломах нижнього відділу кінцівки репозицію відламків здійснюють під місцевою анестезією по центральному відламку з іммобілізацією кінцівки шиною (ЦІТО, Богданова, Ланда і т. ін.) в положенні відведення плеча на 90° і зміщення допереду до 30-40° відносно фронтальної площини. Термін іммобілізації - 6-8 тижнів. Працездатність відновлюється через 8-12 тижнів. При неможливості репозиції відламків консервативним шляхом виконують оперативне втручання. При лікуванні цих переломів слід пам'ятати про можливість пошкодження нервових стовбурів і кровоносних судин кінцівки, що призводить до порушення її функції. Перелом кісток передпліччязустрічається приблизно у 25 % всіх випадків переломів кісток. Розрізняють переломи верхньої третини, діафіза і нижньої третини кісток передпліччя. Клініка.До переломів верхньої третини кісток передпліччя відносяться переломи ліктьового і вінцевого відростків ліктьової кістки і голівки променевої кістки. Вони можуть бути поза- і внутрішньосуглобовими. При обстеженні визначають припухлість суглоба, неспроможність розгинання, болючість при пальпації, інколи кісткову крепітацію. При переломах кісток діафіза спостерігається пошкодження двох або одної кістки передпліччя із зміщенням або без зміщення. У місці перелому виникає біль, відмічаються порушення функції, деформація передпліччя, набряк і гематома. Перелом тільки однієї кістки без зміщення діагностувати важче. Болючість при пальпації і при навантаженні по осі передпліччя свідчить про перелом. При переломах нижньої третини передпліччя найбільш часто виявляють перелом променевої кістки. Він виникає при падінні на витягнуту долоню, в основному в людей похилого віку. Перелом локалізується на 2 см вище суглобової поверхні променевої кістки. У 60-80 % випадків одночасно виникає перелом шилоподібного відростка ліктьової кістки. Переломи променевої кістки можуть бути без зміщення і зі зміщенням відламків, в останньому випадку в нижній третині передпліччя виникає деформація, яка визначається на око. Для уточнення місця і характеру перелому роблять рентгенівський знімок. Лікування. При переломах кісток передпліччя транспортну іммобілізацію проводять шиною Крамера, накладеною на розгинальну поверхню. Ліктьовий суглоб згинають під кутом до 90°, шину фіксують м'яким бинтом або косинкою. При переломах кісток верхньої третини передпліччя без зміщення після анестезії місця перелому накладають гіпсову пов'язку або лонгету. Лікоть згинають, пов'язка захоплює передпліччя і плече. Знімають пов'язку через З тижні, працездатність відновлюється через 8 тижнів. При переломах вінцевого відростка подібну пов'язку при зігнутому до 100° лікті накладають на З тижні. Аналогічно лікують переломи шийки і голівки променевої кістки. При переломах із зміщенням ліктьового відростка застосовують оперативну фіксацію відламка. При роздробленні і зміщенні голівки променевої кістки показані резекція голівки або хірургічне (відкрите) вправлення відламків. При діафізарних переломах і переломах нижньої третини кісток передпліччя без зміщення накладають гіпсову пов'язку на плече і передпліччя при зігнутому під прямим кутом ліктьовому суглобі. Тривалість іммобілізації від 6 до 8 тижнів. При переломах із зміщенням, після знеболювання, проводять репозицію, після чого іммобілізують кінцівку гіпсовою пов'язкою, накладеною на плече і передпліччя терміном до 8 тижнів. При невдачі закритої репозиції її здійснюють за допомогою операції і фіксації відламків спицями або металевими пластинками. Переломи стегнової кісткивідносять до категорії тяжких пошкоджень. Вони складають від 3,5 до 6,4 % всіх переломів. За локалізацією переломи стегнової кістки поділяють на: 1) переломи верхнього кінця кістки - перелом голівки, шийки і вертлюгів (міжвертлюжні і черезвертлюжні); 2) переломи діафіза стегнової кістки (підвертлюжні, а також верхньої, середньої і нижньої третини); 3) переломи дистального кінця (переломи надвиростків і виростків) стегнової кістки (рис. 3.8.15).
Рис. 3.8.15. Схема переломів стегнової кістки: а - перелом шийки стегна; б –міжвертлюжний перелом; в - перелом діафіза; г – перелом внутрішнього виростка.
Клініка.При переломах верхнього кінця стегнової кістки хворі скаржаться на біль у кульшовому суглобі, порушення функції кінцівки після падіння на бік. При цьому нога повернута назовні, а зовнішня сторона ступні торкається ліжка або кушетки, на якій лежить хворий. Він не в змозі підняти ногу, виникає симптом "прилипаючої п'ятки". При переломах шийки стегнової кістки постукування по п'ятці викликає сильний біль у кульшовому суглобі. При огляді відмічається припухлість, гематома в ділянці тазостегнового суглоба, а при черезверт-люжних і переломах зі зміщенням - вкорочення кінцівки. При переломах зі зміщенням спостерігають посилену пульсацію стегнових судин під пупартовою зв'язкою. Слід відмітити, що при переломах верхньої частини стегнової кістки без зміщення відламків усі симптоми можуть бути згладжені: немає вкорочення кінцівки, ротації ступні, хворі можуть пересуватися самостійно. Переломи діафіза стегнової кістки, як правило, супроводжуються зміщенням кісткових відламків, значним пошкодженням м'яких тканин, інколи стисненням або розривом судинно-нервового пучка. За рахунок зміщення відламків виникає деформація, вкорочення кінцівки, значний крововилив у м'які тканини, а велика зона нервової патологічної імпульсації часто призводить до розвитку тяжкого травматичного шоку. Для визначення стану судинно-нервового пучка досліджують пульсацію на периферичних артеріях, чутливість і активність рухів ступні. Переломи дистального кінця стегнової кістки бувають у вигляді пошкодження латерального або медіального виростка. При переломах обох виростків часто центральний відламок виступає між ними і призводить до значного зміщення і деформації колінного суглоба. Функція суглоба порушена. Остаточно діагноз перелому встановлюють після рентгенографії стегна в двох проекціях. Лікування.При наданні першої медичної допомоги, при переломах стегнової кістки, для створення спокою й попередження додаткового травмування тканин кістковими відламками накладають транспортну шину Дітеріхса. Транспортують цих хворих на ношах у лежачому положенні на спині. У стаціонарі при увігнаних переломах шийки стегна накладають гіпсову циркулярну пов'язку (короткий тазовий корсет до колінного суглоба). Термін іммобілізації - 12 тижнів. Ці хворі можуть лікуватись амбулаторно, починаючи з 3-5-го дня після накладання гіпсу, їм можна ходити з милицями, поступово навантажуючи кінцівку. При переломах зі зміщенням шийки стегнової кістки спочатку проводять витягнення за горбистість великогомілкової кістки з тягарем до 12 кг. Вправлення відламків періодично контролюють рентгенологічно, після співставлення відламків здійснюють остеосинтез за допомогою тригранного цвяха, після чого настає зростання кістки (рис. 3.8.16).
Рис .3.8.16. Медіальний перелом шийки стегнової кістки: а - до операції; б - після остеосинтезу трилопатевим цвяхом.
Цвях видаляють через рік. Без операції такі переломи не зростаються і хворі практично не можуть користуватися кінцівкою. Основним методом лікування вертлюжних переломів є скелетне витягнення. Після репозиції відламків і надійної консолідації (8-9 тижнів) хворому накладають кокситну пов'язку на 4-6 тижнів. Працездатність відновлюється через 4-5 місяців. При неможливості вправлення і утримання відламків за допомогою скелетного витягнення, а також, якщо хворий не в змозі перенести тривалий ліжковий режим, показана операція. Для фіксації відламків застосовують тригранний цвях із додатковою бічною накладкою. Остеосинтез дозволяє рано активізувати хворих і, таким чином, уникнути тяжких наслідків, які виникають при тривалому ліжковому режимі. При діафізарних переломах застосовують скелетне витягнення, якщо таким чином не вдається співставити відламки - виконують відкриту репозицію з наступною фіксацією кісткових фрагментів металевими пластинками або стержнями Богданова. При переломах виростків стегнової кістки використовують апарат Новаченка, якщо не вдається їх вправити і відновити конгруентність суглобових поверхонь, здійснюють оперативне лікування. Фіксацію відламків проводять спеціальними шурупами. Досить часто для репозиції та фіксації кісткових фрагментів стегнової кістки використовують компресійно-дистракційний метало-остеосинтез за допомогою апаратів Г.А. Єлізарова, О.Н. Гудушаурі або О.М. Єдинака (рис. 3.8.17).
Рис.3.10.17. Компресійно-дистракційний площинний апарат для остеосинтезу діафізарних переломів за О.М.Єдинаком.
Переломи кісток гомілкибувають різноманітні: переломи виростків великогомілкової кістки, діафізарні переломи двох кісток або ізольовані переломи великогомілкової та малогомілкової кісток, переломи щиколоток ізольовані і в комбінаціях із переломами дистального відділу великогомілкової кістки. Переломи виникають при прямій, а також при непрямій травмі. Переломи кісток можуть бути поперечними, косими, гвинтоподібними, осколковими. Часто спостерігаються відкриті переломи, особливо в середній третині гомілки, де передня поверхня великогомілкової кістки вкрита безпосередньо шкірою. Клініка.Переломи виростків великогомілкової кістки можуть поєднуватися з травмою менісків, розривом зв'язкового апарату колінного суглоба і пошкодженням головки малогомілкової кістки (рис. 3.8.18).
Рис.3.10.18. Варіанти переломів виростків великогомілкової кістки.
У місці перелому відмічається сильний біль. Рухи кінцівки болючі, функція її порушена, спостерігається набряк, гематома і деформація колінного суглоба. При діафізарних переломах кісток гомілки виникає її деформація, швидко утворюється гематома, при пальпації визначають крепітацію. Переломи щиколоток гомілкових кісток досить часто поєднуються з підвивихом ступні допереду, назад, всередину і назовні. У хворих виникає болючість, гематома, набряк і деформація в ділянці гомілковостопного суглоба. Діагностичні труднощі можуть виникати при переломах малогомілкової кістки без зміщення, коли симптоми є стертими, а функція кінцівки збережена. Кінцевий діагноз встановлюють після рентгенографії в двох проекціях.
Лікування.При наданні першої допомоги іммобілізацію кінцівки здійснюють шинами Крамера: одну шину накладають по задній поверхні гомілки, ступні, другу - по боковій поверхні гомілки. Шини перекладають шаром вати і фіксують м'якими бинтами. При переломах кісток гомілки без зміщення накладають гіпсову пов'язку, яка захоплює ступню і доходить до середньої третини стегна. Тривалість іммобілізації - 6-8 тижнів, після цього пов'язку знімають, призначають масаж і лікувальну фізкультуру. При переломах зі зміщенням після анестезії накладають скелетне витягнення за п'яткову кістку. Репозицію здійснюють тягарем до 6 кг. Періодично контролюють стан відламків (рис. 3.8.19).
Рис. 3.10.20. Остеосинтез медіальної і латеральної щиколотки металевими фіксаторами.
Після утворення мозолі накладають гіпсову пов'язку, в якій хворий ходить із милицями, потім з паличкою. Через 4-6 тижнів пов'язку знімають, призначають масаж, лікувальну фізкультуру. При відкритих переломах, інтерпозиції м'яких тканин, неможливості утримання відламків показано хірургічне лікування: інтрамедулярний остеосинтез стержнем або фіксація кісток металевими пластинками, цвяхами, шурупами (рис. 3.8.20).
Рис. 3.10.20. Остеосинтез медіальної і латеральної щиколотки металевими фіксаторами.
Додатково для іммобілізації накладають гіпсову пов'язку або лонгету. Хворий спочатку ходить із милицями, а потім з паличкою. Регенерацію кістки контролюють рентгенологічно. При переломах кісток гомілки часто застосовують компресійно-дистрак-ційний остеосинтез за допомогою апаратів Г.А. Єлізарова, О.Н. Гудушаурі або О.М. Єдинака.
|