 ПОЗНАВАТЕЛЬНОЕ
| Б) пальпація, перкусія та аускультація не інформативні.
3. Діагностика струсу головного мозку: - діагноз струсу головного мозку може бути поставлений тільки ретроспективно; - додаткові дослідження звичайно не показані, рентгенографія виконується лише при підозрі 4. Лікування струсу головного мозку: - головний терапевтичний ресурс - час і спокій протягом кількох днів; - симптоматичне лікування головного болю та психічних порушень; - усі зміни, як правило, регресують протягом одного тижня без залишкових явищ. Забій головного мозку 1. Визначення:Забій головного мозку - це локальне ушкодження мозку по механізму удару- 2. Ступені тяжкості забою головного мозку (табл. 2.4):
- легкий; - середньої тяжкості; - тяжкий. 3. Клінічні прояви забою головного мозку визначають: - тяжкість забою (наприклад, відрізнити струс і забій головного мозку легкого ступеня за - локалізація вогнища контузії (наприклад, забій стовбура мозку приводить до смерті в пер - поширеність (обсяг) вогнища контузії; - виразність перифокального набряку мозку; - тенденція вогнища контузії до прогресу або регресу; - стан хворого на момент травми. Забій головного мозку часто поєднується з переломами склепіння черепа і крововиливами. Таблиця 2.4 Диферещійні ознаки забою головного мозку різного ступеня тяжкості
4. Принципи лікування забою головного мозку: а)обсяг, інтенсивність і тривалість лікування визначаються тяжкістю забою, виразністю набряку б) основа лікування залежить від тяжкості травми; в) стаціонарне лікування при неускладненому перебігу: - при забої тяжкого ступеня - кілька місяців; г) завдання життєзабезпечення: - нормалізація гемодинаміки; - при дихальних порушеннях - ШВЛ; - при порушеннях ковтання - годування через зонд; д) завдання медикаментозної терапії: - поліпшення кровотоку і метаболізму головного мозку; - захист головного мозку від гіпоксії і набряку; - нормалізація ліквородинаміки; - гемостатична терапія; - профілактика і лікування гнійно-септичних ускладнень (курс терапії антибіотиками); - симптоматичне лікування (головного болю, гіпертермії, судомного синдрому та ін.). є) оперативне лікування при забої важкого ступеня за наявності вогнищ контузії великого обсягу. Стискання головного мозку 1. Визначення:Стискання головного мозку травматичного характеру - це місцева і загальна 2. Етіологія стискання головного мозку: Б) Пухлини головного мозку. В) Нетравматичні крововиливи (геморагічні інсульти в результаті розриву аневризми або стінки мозкових судин). 3. Патогенез стискання головного мозку: А)При травмі утворюється гематома, що спочатку стискає "запасні" простори черепа. Це зумов лює наявність світлого проміжку, коли потерпілий перебуває у свідомості. Б) Світлий проміжок триває від кількох хвилин до кількох днів і його тривалість залежить від калібру, типу (вена або артерія), кількості ушкоджених судин, стану згортання крові, об'єму крововиливу.
В) У міру зростання гематоми стискаються вени на поверхні мозку, виникає його набряк, що посилює стискання мозкової речовини в неподатливій черепній коробці. Г) При кількості вилитої крові 65-70 мл епідурально або 100-120 мл субдурально компенсаторні механізми виснажуються, і хворий знову непритомніє. 4. Локалізація скупчення крові (рис. 2.14): - під павутинною оболонкою в спинномозковому - над твердою мозковою оболонкою (епідуральна - під твердою мозковою оболонкою (субдуральна - у товщі мозкової тканини (внутрішньомозкова ге - у шлуночках мозку.5. Клінічна картина стискання головного мозку: - різке посилення локального нестерпного головного болю (перша грізна ознака підвищення - багаторазове блювання. - наявність світлого проміжку після травми, коли до потерпілого повертається свідомість і його В) Об'єктивні дані: - різка брадикардія; - підвищення артеріального тиску; - температура тіла може підвищуватись до 40-41 °С. • Загальномозкові симптоми: - хворий тримається за голову на боці ушкодження і прагне лягти на хворий бік; - обличчя гіперемоване, пропасниця, позіхання, "гусяча шкіра"; - шкірні покриви і слизові оболонки ціанотичні; - виникають судоми, епілептичні напади, психомоторні порушення; - з'являється млявість, апатія, підвищена сонливість при збереженні свідомості та орієн - вторинна втрата свідомості винятково за стовбурним типом (оглушення, сопор, кома). • Вогнищеві симптоми: - з'являється або посилюється геміпарез на боці, протилежному локалізації гематоми; - виникає односторонній мідріаз (прогресуюче стійке розширення зіниці на боці гематоми); - тахіпное.
6. Особливості клінічної картини: стискання головного мозку часто поєднується із забоєм 7. Діагностика внутрішньочерепних гематом (рис. 2.16):
- візуалізація гематоми при комп'ютерній томографії; - зсув серединних структур мозку на ехоенцефалографії.
8. Лікування внутрішньочерепних гематом: - як правило, оперативне - трепанація черепа, видалення гематоми і зупинка кровотечі; - консервативна терапія при крововиливах малого об'єму; - у післяопераційному періоді лікування аналогічне лікуванню забою головного мозку. Травми лицьового черепа 1. Травма носа (забій, перелом спинки носа): а) може супроводжуватись видимою деформацією або носовою кровотечею; б) для діагностики необхідна консультація лор-лікаря, а рентгенограма кісток носа показана в) невідкладна допомога при носовій кровотечі - холод, передня або задня тампонада порожнини г) лікування забою і переломів кісток носа консервативне. 2. Травма ока і орбіти (тупа або проникаюча травма): а) клінічно проявляється болем, що посилюється при мерехтінні, крововиливом у м'які тканини б) невідкладна допомога при травмі ока - накладення чистої або асептичної пов'язки на око і в) для діагностики показана консультація окуліста, рентгенографія лицьового черепа і орбіт, 3. Травма нижньої щелепи (забій, перелом, вивих): а) клінічні прояви: - при переломі нижньої щелепи - біль і обмеження або неможливість відкривання рота; - при вивиху нижньої щелепи - біль, відсутність рухів і неможливість повного закривання б) перша допомога при травмі нижньої щелепи - накладення спеціальної шини або бинтової 4. Ушкодження шиї (закрита травма: забій, розтягнення м'язів, перелом шийного відділу хребта а) основними механізмами травми шиї є хлистова травма (різке закидання голови при гальмуванні б) клінічно тупа травма шиї проявляється болем, що посилюється при русі, а у випадку перелому в) перша допомога в усіх випадках тупої травми шиї або у потерпілих без свідомості полягає в г) для діагностики виконують рентгенографію шийного відділу, включаючи зуб С1, хребці С7 і Т1 г, після поліпшення стану постраждалого (має значення якість знімків), а при наявності неврологічної симптоматики рентгенологічне дослідження доповнюється МРТ або КТ-мієлографією.
1. Визначення:Ушкодження тканин, кісткової основи грудної клітки і її органів внаслідок дії на них 2. Актуальність проблеми: А)На травму грудної клітки припадає до 30% летальних випадків, якими закінчуються різні ушкодження органів і систем людини. 6) Різні ушкодження грудної клітки нерідко супроводжуються однотипними порушеннями функції дихання, кровообігу, які можуть привести до загибелі потерпілого. В) До 15% всіх кісткових ушкоджень становлять переломи ребер. 3. Механізм ушкоджень грудної клітки: А)Механічний вплив на грудну клітку: удари, падіння, стискання. Б) Вплив на тканини грудної клітки колючим або ріжучим предметом: ножові поранення. 8) Вогнепальний вплив на грудну клітку: вогнепальні поранення. 4. Патогенез ушкоджень грудної клітки: А)При пораненнях має місце пряме ушкодження тканин грудної клітки з можливим ушкодженням плеври, легень, серця. Б) При тупій травмі грудної клітки плевра, легені, судини можуть ушкоджуватись відламками ребер. В) При стисканні грудної клітки переломи ребер можуть виникати осторонь від точки прикладання сили. 5 Класифікація травм грудної клітки: а) за ушкодженням шкірних покривів: - закриті - без порушення цілісності шкірних покривів (в 75% супроводжуються переломами ♦ забій грудної клітки; ♦ струс грудної клітки; ♦ стискання грудної клітки; - відкриті - з порушенням цілісності шкірних покривів; б) за сполученням плевральної порожнини із зовнішнім середовищем: - відкриті непроникаючі; - відкриті проникаючі (з ушкодженням або без ушкодження органів грудної клітки); в) за наявністю ускладнень: - неускладнені ушкодження; - ускладнені ушкодження (гемоторакс, пневмоторакс, хілоторакс, плевропульмональний шок, г. Особливості клінічної картини травм грудної клітки: • загальні симптоми - ознаки порушення дихання і кровообігу, шоку і крововтрати; • місцеві симптоми - біль, ознаки перелому каркаса грудної клітки; • специфічні симптоми - підшкірна емфізема, кровохаркання, клініка пневмотораксу, гемотораксу.
- біль у грудній клітці; - утруднення дихання; - загальна слабкість. Б) Анамнез захворювання: - з'ясовуються обставини і механізм травми. а) огляд: - блідість шкірних покривів;зміни глибини і частоти дихання, відставання однієї з половин грудної стінки в акті - наявність ран на грудній клітці; б) пальпація(допомагає встановити): - локалізацію болючості; - наявність підшкірної емфіземи (повітря із рани легень через грудну порожнину і дефект - наявність патологічної рухливості відламків ребер; в) перкусія(дозволяє виявити): - наявність повітря у плевральній порожнині - тимпаніт; - наявність рідини у плевральній порожнині - притуплення перкуторного звуку; - межі серця і легенів; - наявність зсуву органів середостіння; г) аускультаціявиявляє: - наявність або відсутність дихальних шумів; - зміну їх звучності і характеристик. 7. Стани, які реально загрожують життю травмованого: - тампонада серця; - тотальний гемоторакс; - напружений пневмоторакс; - ушкодження великої судини; - вікончастий перелом ребер (перелом ребер по кількох лініях); - розрив діафрагми; - торакоабдомінальні поранення. 8. Принципи діагностики травм грудної клітки: А)Обстеження потерпілого починають із оцінки тяжкості його стану (при важкому стані обстеженнс виконується одночасно із протишоковими заходами). Б) Фізикальне обстеження потерпілого проводять після зняття одягу. В) Усім потерпілим із травмою грудної клітки необхідно виконувати рентгенографію у двох проекціях: прямій і бічній, краще у вертикальному положенні потерпілого. Г) Для оцінки рухливості куполів діафрагми віддається перевага рентгеноскопії. 9. Принципи лікування травм грудної клітки: А)Усунення загрозливих для життя станів (асфіксія, асистолія). Б) Адекватне знеболювання постраждалого (анальгетики, новокаїнові блокади). В) Виведення із шоку. Г) Дихальна гімнастика (не обмежувати екскурсію грудної клітки тугим бинтуванням - небезпека розвитку пневмонії!). Д) У більшості випадків консервативна терапія - видалення із плевральної порожнини повітря, крові до повного розправлення легень. Е) Термінове оперативне лікування у випадку кровотечі, що триває, тампонади перикарда, розриву діафрагми. Є) Відстрочене оперативне лікування при продовженні надходження повітря по дренажу. 10. Ускладнення травми грудної клітки: - гнійний плеврит; - емпієма плеври; - медіастиніт. - Забій грудної клітки 1. Визначення:Забій грудної клітки - ушкодження без порушення цілісності шкірних "окривів, 2. Механізм травми:падіння на нерухомі та рухомі предмети. А) Скарги: - біль у забитому місці, що посилюється при диханні і рухах. - з'ясовуються обставини травми. а) огляд: - на загальний стан, як правило, не впливає або впливає незначно; - шкірні покриви грудної клітки без змін або є синці, припухлість у місці травми: - іноді відставання забитої половини грудної клітки в акті дихання; б) пальпація: - болючість і ущільнення в місці удару; в) перкусія і аускультаціяпатологічних змін не виявляє. 4. Діагностика грунтується: - на клінічних даних; - на даних лабораторних досліджень і рентгенографії грудної клітки (без патологічну змін). 5. Лікування забою грудної клітки: - знеболюючі препарати або новокаїнова блокада місця травми; - перші два дні - холод, далі теплові процедури (УВЧ, іонофорез); - дихальна гімнастика; - працездатність відновлюється протягом 1-2 тижнів.
Переломи ребер
2. Механізм травми- удари, падіння, стискання (перелом 3. Види переломів ребер:
- одиничні; - множинні (при переломі 6 і більше ребер життєва - подвійні або вікончасті переломи утворюють "ре 4. Клінічна картина: - при множинних і подвійних переломах можливий розвиток шоку (тахікардія, падіння артеріального тиску). А) Скарги: - біль у місці перелому, що різко посилюється при диханні та рухах; - при множинних і подвійних переломах - утруднення дихання, нестача повітря. - з'ясовуються обставини і механізм травми. а) огляд: - загальний стан при одиничних переломах страждає незначно, при множинних і подвій - шкірні покриви бліді, при множинних і подвійних переломах акроціаноз, синці, гематоми - різного ступеня задишка; - відставання травмованої половини грудної клітки в акті дихання, поверхневе диханню б) пальпація: - значна болючість, патологічна рухомість реберних відламків; - крепітація відламків у місці перелому; - флотація ділянки грудної клітки при подвійних переломах; в) перкусія- при відсутності ушкоджень плеври і легень виявляє болючість лише у місці г) аускультація- ослаблення везикулярного дихання, найбільш виражене при множинни> 5. Діагностика переломів ребер: - дані лабораторних досліджень при неускладненому переломі - без патологічних змін; - рентгенографія грудної, клітки виявляє ділянки перелому. 6. Лікування переломів ребер: - знеболюючі препарати; - міжреберна новокаїнова або спирт-новокаїнова блокада перелому (у місце перелому вводять - перші два дні - холод, далі - теплові процедури (УВЧ, іонофорез); - дихальна гімнастика (бинтування грудної клітки не застосовувати!); - фіксація на 2-3 тижні флотуючої ділянки липким пластиром, спеціальною пластмасовою шиною, - при значній флотуючій ділянці і множинних переломах ребер по передніх лініях з більшим - працездатність при одиничних переломах відновлюється протягом 3-4 тижнів, при множин Струс грудної клітки 1. Визначення:Струс грудної клітки - це механічний вплив на тканини, що приводить до порушення 2. Причини ушкодження:вплив вибухової хвилі (при бомбардуваннях, артобстрілі, підривних роботах, 3. Механізм розвитку ушкодження:різке подразнення симпатичних і блукаючих нервів приводі > 4. Клінічна картина: - загальний стан вкрай тяжкий: різке падіння артеріального тиску,брадикардія. - найчастіше потерпілий без свідомості. - Б) Анамнез захворювання: - з'ясовуються обставини і механізм травми. а)огляд: - різка блідість шкірних покривів; - прискорене поверхневе дихання (тахіпное); - видимі ушкодження на грудній клітці не визначаються; б) пальпація і перкусія - малоінформативні; в) аускультація - різке ослаблення везикулярного дихання. 5. Діагностика струсу грудної клітки: - ґрунтується на знанні обставини травми і клінічних даних. 6. Лікування струсу грудної клітки: - двостороння шийна вагосимпатична блокада; - протишокові заходи. Стискання грудної клітки 1. Визначення:Стискання грудної клітки - ушкодження без порушення цілісності шкірних покривів 2. Причини ушкодження: - вплив на грудну клітку двох твердих тіл із протилежних сторін (завали, буфери вагонів та ін.). - раптове підвищення внутрішньогрудного тиску приводить до порушення відтоку крові і її виходу - як правило, стискання супроводжується переломами ребер, розривом тканини легенів. 4. Клінічна картина стискання грудної клітки без ушкодження внутрішніх органів. - біль у грудній клітці, що різко посилюється при диханні; - неможливість глибокого вдиху, нестача повітря. - з'ясування характеру і механізму травми. а)огляд: - на шкірі голови, шиї, верхньої частини грудної клітки, слизових і склерах дрібнокрапчасті - прискорене поверхневе дихання; б) пальпація і перкусія грудної клітки: - болючість у різних відділах; в) аускультація: - різке ослаблення везикулярного дихання. 5. Діагностика стискання грудної клітки: - ґрунтується на знанні обставин травми і клінічних даних. 3. Лікування стискання грудної клітки: - спокій; - двостороння шийна вагосимпатична блокада; - знеболювання; - симптоматичне лікування порушень дихання і серцево-судинної діяльності. - Гемоторакс 1. Визначення:Гемоторакс - накопичення крові у плевральній порожнині. 2. Причини травми:
- проникаючі поранення грудної клітки; - ушкодження міжреберних і легеневих судин відламками ребер; - контузійні і компресійні розриви легеневої тканини. 3. Механізм ушкодження: - кров, що виливається, приводить до стискання легені і розвитку дихальної недостатності. 4. Клінічні проявизалежать від об'єму гемотораксу і ступеня крововтрати. - біль у грудній клітці на боці ушкодження; - задишка; - загальна слабкість. Б) Анамнез захворювання: - з'ясувати характер і механізм травми. а)огляд: - стан тяжкий; - шкірні покриви бліді, вкриті холодним потом; - тахіпное; б) пальпація: - болючість у місці травми; - тахікардія; - зниження артеріального тиску (залежить від швидкості та ступеня крововтрати); в) перкусія: - притуплення перкуторного звуку на боці ураження, починаючи з нижніх відділів грудної - рівень притуплення визначається об'ємом гемотораксу (гемоторакс до 200 мл клінічне г) аускультація: - ослаблення дихання або його відсутність на боці ураження при тотальному гемотораксі. 5. Діагностика травматичного гемотораксу: А) Лабораторні дані:зниження рівня гемоглобіну, гематокриту, кількості еритроцитів. Б) Інструментальні методи дослідження: - рентгеноскопія (рентгенографія) органів грудної клітки стоячи - повне або частко? - при діагностичній пункції плевральної порожнини - кров; - для діагностики кровотечі, що триває, використовують пробу Ревілуа-Грегуара: отриману 6. Лікування травматичного гемотораксу: - стандартна консервативна гемостатична терапія кровотеч; - при зупиненій кровотечі - пункція плевральної порожнини в УЛЛ міжребер'ї по середній - при кровотечі, що триває, показане оперативне лікування - торакотомія, зупинка кровотечі, Пневмоторакс Визначення:Пневмоторакс - скупчення повітря у плевральній порожнині. Причини розвитку пневмотораксу: - при проникаючому пораненні грудної клітки повітря у плевральну порожнину надходить зовні; - при проникаючому пораненні з ушкодженням тканини легені повітря у плевральну порожнину - при ушкодженні тканини легені в результаті контузії, компресії грудної клітки або переломі Механізм розвитку пневмотораксу: - повітря, що надходить, підвищує тиск у плевральній порожнині, в якій у нормі тиск від'ємний у Класифікація пневмотораксу:
А) Відкритий пневмоторакс - при диханні повітря через рановий канал і в зворотному напрямку вільно переміщується із зовнішнього середовища у плевральну порожнину (рис. 2.18). Б) Закритий пневмоторакс - у плевральну порожнину повітря потрапляє одномоментно і в невеликій кількості. В) Клапанний (напружений) пневмоторакс - при кожному вдиху повітря потрапляє у плевральну порожнину, а при видиху назовні не виходить і, поступово накопичуючись, стискає легеню і зміщує органи середостіння у здоровий бік, при цьому виникають порушення дихання і кровообігу. Клінічні прояви. А) Скарги: - біль у грудній клітці, задишка. - з'ясовується характер і механізм травми. а)огляд: - стан тяжкий; - блідість, у важких випадках - синюшність шкірних покривів, при клапанному пневмотораксі - ціаноз; - задишка, наростаюча дихальна недостатність при клапанному пневмотораксі; - підшкірна емфізема при клапанному пневмотораксі; б) пальпація: - болючість у місці ушкодження; - прискорення пульсу; в) перкусія: - голосний тимпанічний звук на боці ураження; г) аускультація: - ослаблення везикулярного дихання або відсутність дихальних шумів на боці ураження; - зниження АТ (найбільш виражене при клапанному пневмотораксі). А) Лабораторні дослідження- без патології. Б) Інструментальна діагностика: - рентгеноскопія (рентгенографія) органів грудної клітки - вільне повітря в плевральній порож
7. Перша допомога при пневмотораксі: - при клапанному пневмотораксі на догос- - при відкритому пневмотораксі - оклюзійна - транспортування потерпілого в медичну 8. Лікування пневмотораксу: - при закритому пневмотораксі: пункція - при відкритому пневмотораксі: евакуація повітря, припинення доступу повітря у плевральну - при клапанному пневмотораксі: в II міжребер'ї встановлюється катетер, через який виконується Поранення серця 1. Визначення:Механічний і фізичний вплив на грудну клітку з порушенням функції і структур 2. Причини травми серця:
- ножові або вогнепальні поранення (небезпечні рани, що локалізуються в проекції серця і по - ушкодження серцевого м'яза і функції серця внаслідок тупої травми в ділянці груднини (удар 3. Механізм травми серця: - при невеликій рані перикарда кров під великим тиском надходить у порожнину перикард; - при великій рані перикарда кров може виливатися в ліву плевральну порожнину - клініка - при забої серця - ознаки ішемії міокарда. 4. Клінічні прояви: а) скарги: - біль у ділянці рани; - різка слабкість, потемніння в очах; - задишка; б) стан гемодинаміки: - тахікардія, пульс слабкий, ниткоподібний, може не визначатися на периферичних артеріях; - артеріальний тиск низький, може не визначатися; - венозний тиск високий; - при тампонаді серця тріада Бека: • зниження артеріального тиску; • підвищення ЦВТ; • глухість серцевих тонів; в) огляд: - стан вкрай тяжкий; - свідомість може бути відсутньою; - різка блідість шкірних покривів і слизових оболонок; - нерідко ціаноз обличчя; г) пальпація: - болючість у ділянці рани; д) перкусія: - розширення меж серця; - тони серця глухі, майже не прослуховуються, діяльність серця аритмічна. А) Лабораторні дані:можливе зниження рівня гемоглобіну, гематокриту, вмісту еритроцитів. Б) Інструментальні методи дослідження: - на Е/СГ різке зниження вольтажу, ознаки ішемії; - при ехокардіографії виявляється рідина в порожнині перикарда і діастолічне спадіння - на оглядовій рентгенографії грудної клітки - розширення меж серця. А)При проникаючому пораненні серця: - негайна операція - торакотомія, ушивання рани серця; - далі - лікування геморагічного шоку за загальноприйнятою методикою. - спостереження і лікування ішемічних порушень при їх виникненні. Травми живота та органів черевної порожнини і. Визначення:Порушення цілісності тканин, що оточують черевну порожнину і її органи, внаслідок впливу на них механічного чи фізичного фактора. 2. Актуальність проблеми: А)Травми черевної стінки в більшості випадків супроводжуються ушкодженням органів черевної порожнини. Б) Лікування травм черевної порожнини з ушкодженням внутрішніх органів тільки оперативне. В) Ускладнення, що виникають при ушкодженні внутрішніх органів, без оперативного втручання становлять реальну загрозу життю потерпілого. Г) Забій черевної стінки може симулювати симптоми більш тяжкої травми. 3. Причини травми органів черевної порожнини: А)Удари в живіт нерухомими і рухомими предметами, падіння з висоти, в результаті чого виникає тупа травма черевної стінки, а при значній силі удару - розриви внутрішніх органів. Б) Вогнепальні, колоті, різані поранення, при яких може виникнути пряме ушкодження органів черевної порожнини. 4. Механізм ушкоджень органів черевної порожнини: А)Ушкодження цілісності стінок порожнистих органів, що супроводжується витіканням у черевну порожнину їх вмісту з розвитком перитоніту. Б) При ушкодженні паренхіматозних органів виникає внутрішньочеревна кровотеча, яка через особливості їх будови (стінки судин фіксовані і не спадаються) самостійно не зупиняється, кров, що потрапляє у черевну порожнину, згодом гемолізується і нерідко нагноюється. В) Двоетапні розриви паренхіматозних органів (печінки, селезінки): спочатку утворюється підкапсульна гематома (ознак кровотечі немає), а потім - розрив капсули (через кілька годин або днів після травми) і розвиток клініки внутрішньочеревної кровотечі. |






 Ушкодження грудної клітки та її органів
Ушкодження грудної клітки та її органів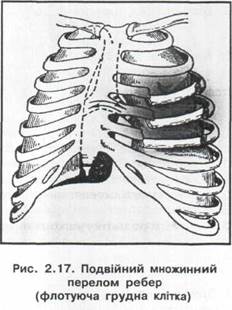 1 Визначення:Перелом ребер - це порушення цілісності ркаса грудної клітки (часто поєднується із забоєм грудної клітки).
1 Визначення:Перелом ребер - це порушення цілісності ркаса грудної клітки (часто поєднується із забоєм грудної клітки).
